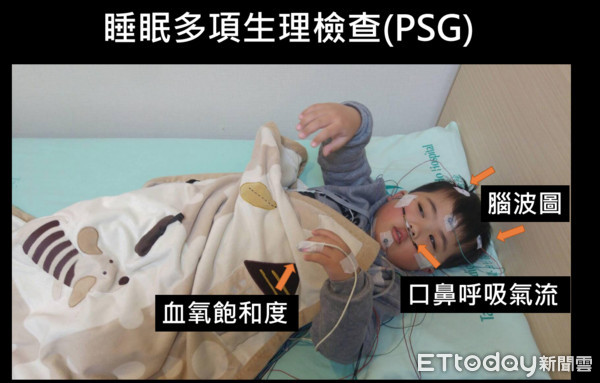
▲5歲童打鼾超大聲,睡覺只能「嘴開開」原是這2處塞住了。(圖/雙和醫院提供,下同)
記者嚴云岑/台北報導
5歲的佑佑飽受嚴重鼻塞之苦,睡覺鼾聲如雷、只能張口呼吸,最近1年因呼吸感染住院3次,經鼻竇內視鏡檢查,才發現扁桃腺與鼻子後方腺樣體腫大,造成呼吸道狹窄,為阻塞型睡眠呼吸中止症患者。經手術切除後,睡眠呼吸中止次數從每小時50次降至1.5次,鼻子通暢也讓他不再打呼、容易感冒,學校表現也更上一層樓。
收治患者的雙和醫院耳鼻喉頭頸外科李威翰醫師表示,「阻塞型睡眠呼吸中止」孩童發生率約5%,最常在2至6歲發病,發生原因為睡眠時肌肉及神經放鬆而導致原本已經狹窄的呼吸道更加阻塞,進而影響睡眠品質及缺氧,腺樣體及扁桃腺肥大還有肥胖是主要的危險因子。
「阻塞型睡眠呼吸中止」最常見的症狀為習慣性打鼾,高達9成以上打鼾的小朋友都有睡眠呼吸中止。其他常見的夜間症狀包含口呼吸、呼吸聲吵雜、目擊呼吸停止,夜咳及嗆到,睡得不安穩及盜汗;白天的症狀包含容易打瞌睡、注意力不集中,學習問題及行為問題,甚至有些小朋友被診斷為過動症。
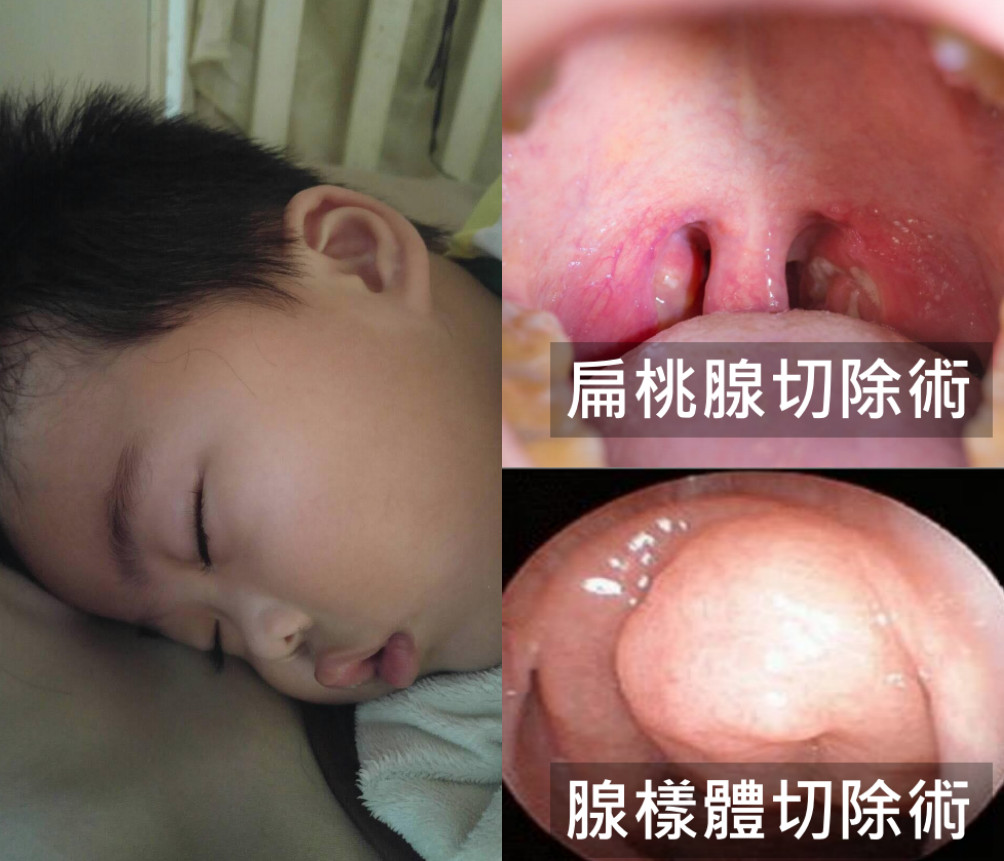
▲經手術將扁桃腺及腺樣體切除後,佑佑的呼吸中止症狀終於獲得改善。
「佑佑那陣子睡覺時常會突然坐起,還大吸一口氣,全家都被嚇壞了。」佑佑媽媽蔡小姐表示,兒子出生時就有腺樣體肥大症狀,隨著年齡的增加,鼻塞及打鼾越趨嚴重,平日走路呼吸聲就非常大聲,經常感冒且嚴重到住院治療,經睡眠生理檢查(PSG)才發現,他幾乎每分鐘都有缺氧情形,睡眠呼吸中止症已達重度等級。
李威翰提到,兒童睡眠中止若每小時超過1次是輕度、5次以上算中度、10次以上屬重度,重度患者還會導致小朋友發育不良,臉型改變。針對此類患者,腺樣體及扁桃腺切除為第一線治療方式,現已有低溫等離子手術刀供選擇,利用低頻率電能去激發鈉離子而產生高速移動帶電粒切斷組織,大幅減少灼傷週邊組織的機率,加速傷口癒合。
李威翰強調,孩子在3到6歲是腺樣體肥大的高峰,如有長期打鼾、鼻塞、白天精神不振等相關症狀者,應儘速至耳鼻喉頭頸外科進行專業諮詢。


讀者迴響